| ** | Latin American Journal of Clinical Sciences and Medical Technology is an open access magazine. To read all published articles and materials you just need to register Registration is free of charge. Register now If you already have registered please Log In | ** |
aServicio de Cuidados Paliativos, Instituto Nacional de Cancerología, Ciudad de México, México; bServicio de Cuidados Paliativos, Centro Médico Naval, SEMAR, Ciudad de México, México; cClínica del Dolor y Cuidados Paliativos, Hospital Central PEMEX, Ciudad de México, México; dServicio de Cuidados Paliativos, Hospital Infantil de México Federico Gómez, Secretaría de Salud, Ciudad de México, México; eServicio de Cuidados Paliativos, Hospital Central Militar, SEDENA, Ciudad de México, México; fServicio de Clínica del Dolor y Cuidados Paliativos, Centro Médico Nacional "Siglo XXI", IMSS, UMAE Hospital de Oncología.
Autor para correspondencia: , . Números telefónicos: ; e-mail: sallendep@incan.edu.mx
Lat Am J Clin Sci Med Technol. 2023 Jan;5:14-27.
Recibido: 14 de diciembre, 2022
Aceptado: 19 de enero, 2023
Publicado: 24 de enero, 2023
Vistas: 6290
Descargas: 83
Los cuidados paliativos en Oncología se centran en mejorar la calidad de vida de los pacientes con cáncer avanzado mediante el control de los síntomas físicos, psicológicos y espirituales durante su enfermedad. Pueden iniciarse tan pronto se diagnostique la neoplasia avanzada en combinación o no con los tratamientos modificadores de la enfermedad. Este abordaje incluye también el acompañamiento de los familiares mediante orientación en los cuidados del enfermo, así como el apoyo psicológico a los familiares de los pacientes. La integración de los cuidados paliativos en Oncología debe ser flexible de acuerdo con el tipo de atención oncológica que se brinde y adaptarse al nivel de atención que sea necesario. En esta guía describimos la implementación de la medicina paliativa en el Instituto Nacional de Cancerología (INCan), proceso gradual que inició con la atención de pacientes al final de la vida. En la actualidad se integra de manera temprana en conjunto con la atención oncológica, y se adapta a las necesidades de los pacientes como recientemente lo hizo durante la COVID-19. En el modelo INCan, la atención transdisciplinaria suma la atención de cuidados paliativos a la oncología médica, cirugía oncológica, radio-oncología y hemato-oncología, en todos los niveles de atención. La Oncoguía de cuidados paliativos 2023 también incorpora las experiencias y recomendaciones de equipos de diferentes hospitales que atienden pacientes con cáncer en el Sistema de Salud en México, entre los cuales se encuentran pacientes pediátricos, adultos mayores y adultos jóvenes. Igualmente, se incluyen criterios de envío y los recursos farmacológicos utilizados. Su objetivo es proporcionar una guía básica y contribuir a la homogeneización de criterios.
Palliative care in oncology focuses on improving patients' quality of life with advanced cancer by controlling physical, psychological, and spiritual symptoms during their illness. It can be started as soon as advanced neoplasia is diagnosed, combined with disease-modifying therapies. This approach also includes the accompaniment of the family members by guiding the patient's care and providing psychological support to relatives of patients. The integration of palliative care in oncology must be flexible according to the type of oncological care provided and adapted to the level of care where it is necessary. In these guidelines, we describe the implementation of palliative medicine at Instituto Nacional de Cancerología (INCan). This gradual process began with the care of patients at the end of life. It is being integrated early into advanced cancer care and psychological attention and adapted to the patient's needs as we did during COVID-19. In the INCan model, the palliative cancer team works with the medical oncologist, surgical oncologist, radio-oncologist, and hemato-oncologist at all levels of care. Oncoguía de cuidados paliativos 2023 also incorporates the experiences and recommendations of teams from different hospitals that care for pediatric, young adults, and geriatric cancer patients in the Mexican Health System. Likewise, referral criteria and pharmacological resources are also included. Its objective is to provide an essential guide and contribute to the standardization of criteria.
El incremento en la incidencia de cáncer alrededor del mundo conlleva una sobrecarga para los servicios de salud, así como incremento importante de los gastos. Los efectos deletéreos del cáncer también se reflejan en la productividad por las muertes prematuras y en los cuidados a largo plazo de los supervivientes.1,2 De acuerdo con la American Cancer Society, los costos atribuibles a la enfermedad en 2015 fueron de 183 billones de dólares y se calcula que en 2030 serán de casi 250 billones de dólares. De acuerdo con algunas estimaciones, el promedio de costo anualizado por paciente es mayor en el último año de vida.1
El acceso a la atención y tratamiento en pacientes con cáncer no es equitativo ni en países industrializados; la desigualdad es aún mayor en países de ingresos medios y bajos. En el caso de los países de Latinoamérica y el Caribe, la falta de cobertura universal en salud, la fragmentación de los servicios, las dificultades geográficas y económicas para acceder a servicios de calidad, frecuentemente retrasa el diagnóstico oportuno o los tratamientos.3 En consecuencia, la mayor parte de los pacientes acude en etapas avanzadas de la enfermedad.4
En México, el cáncer es la tercera causa de muerte, excepto los dos últimos años en los que las muertes por COVID-19 ocuparon el primer lugar.5 La fragmentación institucional del sector salud ocasiona que las personas tengan un acceso diferenciado a la infraestructura disponible para su prevención, diagnóstico y tratamiento.6 En consecuencia, un alto porcentaje de pacientes es diagnosticado con cáncer en etapas avanzadas, con múltiples síntomas físicos, psicológicos y espirituales.7
La Organización Mundial de la Salud (OMS), la American Society of Clinical Oncology (ASCO), la European Society of Medical Oncology (ESMO) y la American Society of Hematology recomiendan la integración de los cuidados paliativos a los tratamientos modificadores de la enfermedad en los pacientes con una carga importante de síntomas, independientemente de la etapa de la enfermedad.8-13
Estas guías son sugerencias y recomendaciones para el manejo de pacientes en condiciones ideales; no constituyen razonamientos costo-eficientes, ni determinantes para compra de medicamentos. Su objetivo es proporcionar una guía básica, basada tanto en la experiencia de la institución como en la evidencia de mayor peso publicada recientemente, para que los médicos tratantes dispongan de tal información en beneficio de los pacientes en cuidados paliativos.
Los cuidados paliativos son un enfoque de la atención médica centrada en el paciente / familia / cuidador (adultos y niños), que pretende el manejo óptimo de los síntomas angustiantes, al tiempo que incorpora la atención psicosocial y espiritual de acuerdo con las necesidades, valores, creencias y culturas. Los objetivos son prevenir y/o reducir el sufrimiento, promover el afrontamiento (estrategias de resolución de problemas) y mejorar la calidad de vida (QoL, quality of life) posible para los pacientes/familias/cuidadores, independientemente de la etapa de la enfermedad o los tratamientos que se encuentra recibiendo.
Se recomienda iniciar los cuidados paliativos en el momento del diagnóstico; administrarse simultáneamente con terapias modificadoras de la enfermedad. Se debe promover la autonomía de los pacientes, el acceso a la información y las elecciones del paciente. El valor de la integración temprana de los cuidados paliativos en el continuo de la atención del cáncer ha sido bien demostrado.9-13
Los cuidados paliativos pueden acompañar al paciente desde el diagnóstico de su enfermedad (simultáneamente con terapias modificadoras de la enfermedad) y ayudarlo a aliviar complicaciones derivadas de los tratamientos.
A diferencia de las consultas con el oncólogo, en las que se enfatiza el tratamiento del cáncer y las complicaciones médicas, la evaluación interdisciplinaria integral del paciente y su familia constituyen la base para el desarrollo de un plan individualizado de cuidados paliativos.3,4 La evaluación inicial incluye8,10-14:
- Conversaciones con el paciente, cuidadores, oncólogo y equipo de cuidados paliativos
- Revisión continua de síntomas físicos, (dolor, disnea, anorexia, fatiga, etc.); lo cual permite actualizar el plan de atención para anticipar, prevenir y tratar las necesidades físicas
- Evaluación psicológica, incluidas las habilidades de afrontamiento del paciente y la familia. De ser necesario, también se llevará a cabo una evaluación psiquiátrica
- Aspectos sociales, económicos, espirituales, religiosos y existenciales
- Necesidades de atención y cuidados diarios, por ejemplo, nutrición y cuidados de enfermería
- Cuidado del paciente al final de la vida
- Aspectos éticos y jurídicos psicológicos, sociales y espirituales
De acuerdo con las recomendaciones de la ASCO, los cuidados paliativos debieran proporcionarse a todos los pacientes con cáncer avanzado o metastásico dentro de las ocho semanas posteriores al diagnóstico, considerando la complejidad del manejo. De manera rutinaria, el oncólogo inicia el manejo paliativo primario en estos pacientes; conforme la complejidad de la atención incrementa, se integra la atención de los equipos de cuidados paliativos.
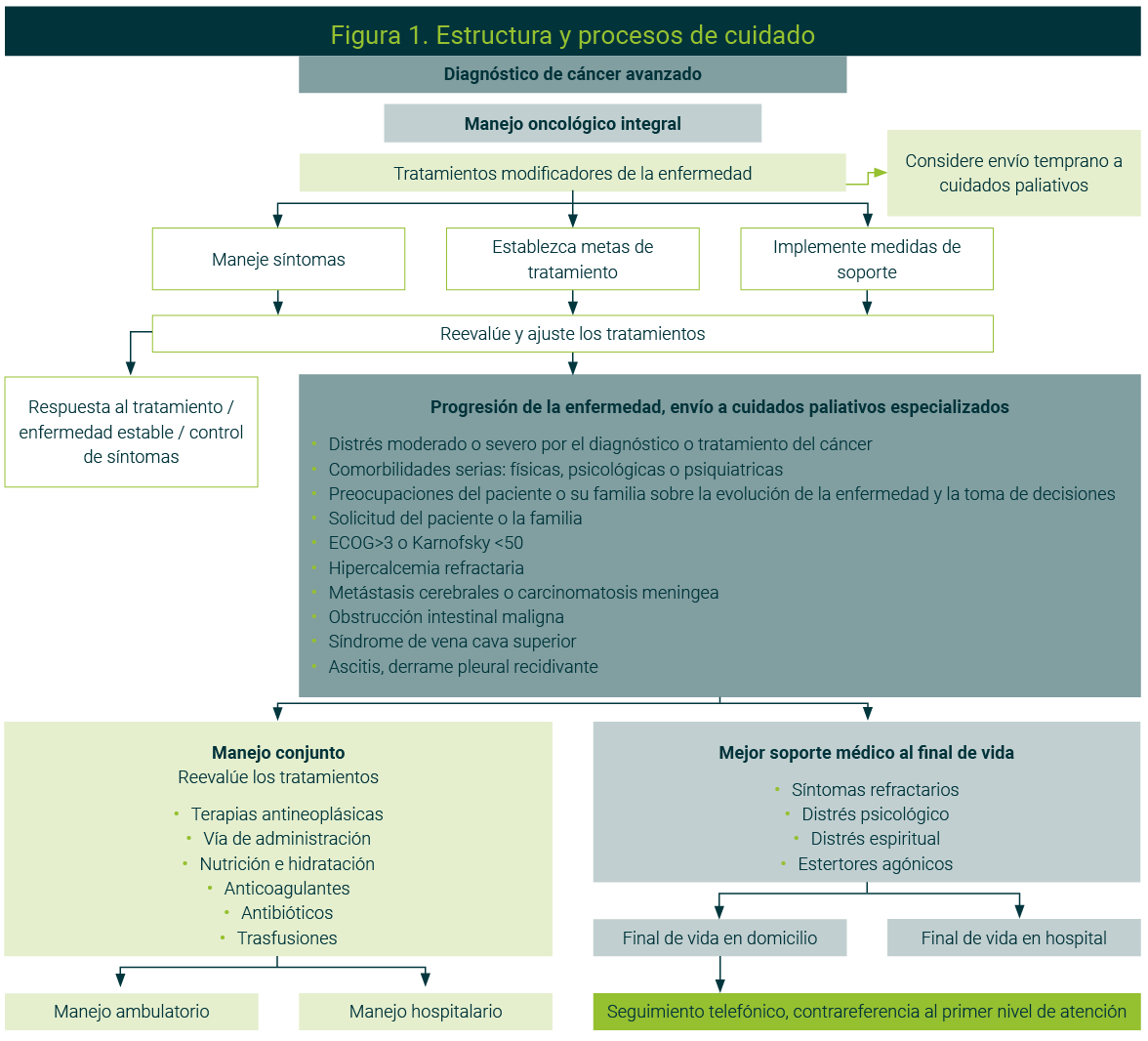
La participación del oncólogo al referir a un paciente a cuidados paliativos permite una mejor transición del paciente y la familia para centrar la atención al cuidado del paciente, evita en el paciente y la familia el sentirse abandonado por el oncólogo y contribuye a considerar los cuidados paliativos como parte integral del manejo oncológico (cuidados paliativos especializados). Asimismo, el equipo de cuidados paliativos debe considerar la contrareferencia al primer nivel de atención, para facilitar la atención (Figura 1).15,16
Cuidados Paliativos en Pediatría
Los cuidados paliativos pediátricos previenen, identifican y tratan el sufrimiento en los niños con enfermedades crónicas, progresivas y avanzadas, en sus familias y en los equipos que los atienden. Son adecuados en cualquier etapa de la enfermedad y ofrecen más beneficios cuando se proporcionan tempranamente, junto con otros tratamientos dirigidos a curar o controlar la enfermedad de base.
La OMS subraya que estos constituyen «un enfoque que mejora la calidad de vida de los pacientes y familias que afrontan una enfermedad que amenaza la vida de un niño, a través de la prevención y alivio del sufrimiento». Por tanto, no deben limitarse exclusivamente a los últimos días de vida, sino que deben aplicarse progresivamente a medida que avanza la enfermedad y en función de las necesidades de pacientes y familia, particularmente en las enfermedades que no responden a tratamiento curativo, en cuyo caso es ideal la intervención desde el diagnóstico de la enfermedad.
Existe una amplia variedad de esta estrategia de atención y, por tanto, su duración es impredecible; el tipo de intervención será diferente en cada una de ellas (Ver Figura 2).17-20

Para lograr una mejora en la calidad de vida de estos pacientes se requiere de la identificación temprana, evaluación precisa, así como de tratamiento adecuado del dolor y otros problemas físicos, psicosociales y espirituales.
El dolor físico es uno de los síntomas más frecuentemente observados en la mayoría de estas enfermedades, por lo que se vuelve imprescindible el acceso a medicamentos para el alivio del dolor. Ello deberá tener base en la estrategia bifásica que es más eficaz para el tratamiento farmacológico del dolor persistente en niños con enfermedades crónicas, en la que se recomienda el uso de morfina a dosis bajas a partir del dolor moderado, con titulación supervisada de acuerdo con las necesidades del paciente (Tabla 1).18
| Tabla 1. Lista esencial de medicamentos para el manejo de síntomas encuidados paliativos pediátricos22 | ||
|---|---|---|
| Medicamento | Formulación | Indicación en cuidados paliativos |
| Ibuprofeno | Suspensión oral 40 mg / ml Suspensión oral 2g / 100 ml Tabletas 200-400 mg | Dolor leve a moderado |
| Paracetamol | Suspensión oral 100 mg / ml Suspensión oral 3.2g / 100 ml Tabletas 500 mg | Dolor leve a moderado |
| Morfina | Liberación inmediata: tabletas 10-30 mg, solución oral 10 mg / 5 ml, solución inyectable 10 mg / 10 ml | Disnea, dolor (moderado a severo) |
| Metadona (liberación inmediata) | Tabletas 5 mg Solución oral 1 mg / ml | Dolor moderado a severo |
| Amitriptilina | Tabletas 25 mg | Dolor neuropático, neuroirritabilidad |
| Hioscina | Solución oral 20 mg / 1 ml / tabletas 10 mg Solución inyectable 10 mg / ml | Náusea, congestión respiratoria terminal, dolor visceral, vómito |
| Gabapentina | Cápsulas 300 mg | Dolor neuropático, neuroirritabilidad |
| Dexametasona | Tabletas 0.5 mg, 0.75 mg, 4 mg y 6 mg | Anorexia, edema cerebral |
| Fluoxetina | Tabletas 20 mg | Depresión |
| Lactulosa | Suspensión 65 g / 100 ml | Estreñimiento |
| Midazolam | Solución inyectable 1-5 mg | Ansiedad, agitación |
| Ondansetrón | Tabletas 8 mg | Náuseas |
| Senósidos A y B | Tabletas 8.06 mg | Estreñimiento |
| La tabla es original de los autores | ||
Paciente:
- En tratamiento curativo con síntomas refractarios o alta complejidad asistencial; se atiende su problemática y continúa en el servicio tratante
- Con enfermedad avanzada, progresiva, síntomas complejos, multifactoriales y alta complejidad asistencial
- Fuera de tratamiento curativo, con síntomas de difícil control o alta complejidad asistencial
- En etapa terminal que requiera manejo hospitalario o seguimiento domiciliario
El envejecimiento de la población presenta retos considerables para los sistemas de salud, por ejemplo, se estima que para 2050 se diagnosticarán 6.9 millones de nuevos casos de cáncer en mayores de 80 años en el mundo.19 Los pacientes mayores presentan una constelación desafiante de problemas médicos y psicosociales que a menudo aumentan la complejidad de su atención e influyen en su experiencia con el cáncer.
La incorporación de geriatras para una valoración geriátrica integral en la atención a las personas mayores permite el abordaje de problemas multifacéticos y representa una estrategia para detectar síndromes geriátricos (deterioro cognitivo, depresión, polifarmacia, caídas, desnutrición, fragilidad, etc.), optimizar el manejo de las enfermedades crónicas y el manejo de cuidados paliativos de manera temprana para el control de síntomas.
Es crucial destacar que la intervención del geriatra paliativista mejora la calidad de vida de los pacientes, la comunicación y abordaje de directrices anticipadas, la carga de síntomas y la calidad al final de la vida que experimentan los pacientes mayores con cancer.20,23
La OMS recomienda preferentemente el manejo de los fármacos por la vía oral; sin embargo, una opción fácil de utilizar en pacientes ambulatorios o en domicilio, efectiva, segura y barata en pacientes que han perdido la vía oral es la vía subcutánea. Además, el uso del horario «reloj en mano», de acuerdo con la vida media de cada fármaco, el uso de la escalera según la severidad del dolor e individualización de la dosis «traje a la medida» y atención al detalle son recomendaciones útiles para manejo sintomático.
Dolor
El dolor puede estar presente hasta en el 75% de los pacientes en las últimas semanas de vida y es el síntoma más temido; por tanto, su evaluación es necesaria en esta etapa.
Las medidas no farmacológicas de comodidad y el soporte psicológico son importantes, pero siempre deben considerarse las medidas farmacológicas y los opioides fuertes como fármacos de elección (ver Tabla 2).
| Tabla 2. Manejo farmacológico del dolor | |||
|---|---|---|---|
| Indicaciones | Consideraciones | ||
Antinflamatorios no | Dolor visceral y somático leve a moderado como agente único o combinado con un opiode en el tratamiento de estados inflamatorios del sistema musculoesquelético | Requiere vigilancia estrecha en pacientes con alteraciones de la coagulación, en pacientes frágiles, con insuficiencia renal, antecedentes de gastritis | No se ha demostrado que celecoxib tenga mayor eficacia o seguridad analgésica que otros AINE |
Opiodes | Dolor moderado a severo como agente único o combinado con analgésicos no opiodes
| Requiere ajuste de dosis en pacientes con disfunción orgánica hepática o renal Los efectos secundarios son manejables para la mayoría de los pacientes (estreñimiento, náuseas, sedación) Debe reducirse gradualmente cuando se suspende | |
Antiepilépticos | Dolor nueropático moderado a intenso como agente único o combinado
| Requiere ajuste de dosis en pacientes con disfunción orgánica hepática o renal y en pacientes geriátricos Puede ocasionar sedación, confusión, ataxia, edema | |
Antidepresivos | Dolor moderado a severo como agente único o combinado
| Requiere vigilancia estrecha en pacientes geriátricos y pacientes con alteraciones cardiacas Los efectos anticolinérgicos incluyen la prolongación del QT, sedación delirium, retención urinaria, hipotensión ortostática | No se ha demostrado que los inhibidores selectivos de la recaptura de seretonina tengan efecto analgésico |
Esteroides | Dolor moderado a severo (somático o visceral) como agente único o moderado
| Puede causar agitación, delirium, hiperglicemia, aumento en el riesgo de infecciones De manera tardía: insuficiencia suprarrenal, miopatía, sangrado, necrosis avascular, osteoporosis | El uso combinado |
| Adaptado de The Center to Advance Palliative Care (CAPC) Analgesic Fact Sheet.24 | |||
Antes de iniciar tratamiento con opioides fuertes para el dolor en pacientes con cáncer con dolor moderado a severo se debe considerar:
- Antecedentes de consumo de substancias ilegales o adicción
- Proporcionar información verbal y escrita acerca del tratamiento con opioides fuertes a los pacientes y cuidadores, que incluye los siguientes puntos:
- Cuando y por qué se usan opioides fuertes para tratar el dolor
- Importancia de seguir las indicaciones, por qué se administran con horario
- Cuánto tiempo debe durar el alivio del dolor
- Uso de dosis adicionales (rescates)
- Efectos secundarios y signos de toxicidad
- Almacenamiento seguro
- Seguimiento y prescripción adicional
- Se recomienda iniciar el tratamiento con opioides de liberación inmediata, en dosis bajas y utilizar rescates. En pacientes vírgenes a opioides, iniciar con 5-10 mg de morfina cada 8 horas, más uso de rescate (la literatura internacional sugiere dosis mayores; sin embargo, esta recomendación se hace con base en la experiencia de la tolerancia en pacientes mexicanos; se inicia con las dosis más bajas)
- Ajustar la dosis hasta que exista un buen equilibrio entre el control aceptable del dolor y los efectos secundarios
- Si no se alcanza este equilibrio después de algunos ajustes de dosis, DEBE REFERIR AL PACIENTE CON UN ESPECIALISTA PARA SU MANEJO
- En la elección de medicamentos es importante considerar el deterioro de la función renal porque los opioides y sus metabolitos activos que se eliminan por esta vía pueden acumularse y ocasionar confusión, alucinaciones e incluso depresión ventilatoria
- Consulte a un especialista. Ofrecer revisiones frecuentes a los pacientes, especialmente en la fase de titulación. Busque asesoramiento especializado antes de prescribir opioides fuertes para pacientes con enfermedad renal o hepática de moderada a grave
Para el tratamiento del dolor puede usar los opioides de liberación prolongada, iniciar con la menor dosis posible y utilizar rescates con morfina oral de liberación inmediata.
Informe a los pacientes de efectos secundarios:
- Constipación. Siempre debe prescribir laxantes y enfatizar que la adherencia es fundamental
- Náusea. Es frecuente, al iniciar opioides fuertes, la presencia de náuseas, habitualmente transitoria. Si las náuseas persisten considere cambiar de opioide
- Somnolencia. Informe al paciente de la presencia de somnolencia al iniciar el opioide
- Si los efectos secundarios persisten, considere referir al paciente con un especialista25-27
Disnea
Los opioides son el fármaco de elección para el manejo de la disnea. Se recomienda iniciar morfina 10 a 20 mg/24 horas en pacientes vírgenes a opioides. En pacientes con tratamiento previo se recomienda incrementar de 25 a 50% la dosis (ver Tabla 3).
| Tabla 3. Manejo de disnea en pacientes oncológicos | |||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Manejo no farmacológico | Manejo farmacológico | ||||||||||||||||
| Morfina Pacientes vírgenes a opioides
Farmacodinamia VO
Consejos rápidos
|
Benzodiacepinas
Síntoma de difícil control y final de vida
| |||||||||||||||
| VO: vía oral; IV: intravenosa. SC: subcutánea. PRN: pro re nata, a discresión. Adaptado de Crombeen, 2020.28 | |||||||||||||||||
En pacientes con disnea refractaria a otros tratamientos puede considerarse el uso de esteroides. Las benzodiacepinas pueden utilizarse para el alivio de la ansiedad en pacientes con pobre respuesta a opioides.
El uso de oxígeno suplementario no está indicado en pacientes con saturación en reposo mayor a 90%.29
Delirium
El delirium es el síndrome neuropsiquiátrico más común y angustiante en pacientes con cáncer. Hay pocas opciones de tratamiento basadas en la evidencia disponible debido a la escasez de estudios de alta calidad. Su manejo requiere de la identificación y tratamiento de cualquier causa potencialmente reversible, el enfoque es no farmacológico.
En los pacientes que no responden adecuadamente al tratamiento etiológico y las medidas no farmacológicas, pudiera ser necesario el abordaje farmacológico. Para tratar la agitación psicomotriz o presencia de síntomas psicóticos se utiliza haloperidol de primera línea, otros neurolépticos como la olanzapina, la risperidona y la quetiapina pudieran ser alternativas de tratamiento.
En casos con pobre respuesta al tratamiento farmacológico será necesario el incremento de la dosis de este neuroléptico, la rotación a otro neuroléptico o terapia combinada; es decir, la adición de un segundo neuroléptico u otro agente (ver Tabla 4).30
| Tabla 4. Causas de delirium en pacientes oncológicos paliativos31 | |||
|---|---|---|---|
| Cáncer avanzado | Cáncer avanzado refractario a tratamiento | Muerte activa | |
| Pronóstico de vida |
|
|
|
| Delirium |
|
|
|
| Metas de tratamiento |
|
|
|
| Las causas de delirium pueden variar durante la trayectoria de la enfermedad. En la fase terminal puede ser refractario a tratamiento farmacológico. | |||
Estertores agónicos
Los estertores agónicos son la acumulación de secreciones bronquiales, causada por disminución de la capacidad de deglutir, debilidad y disminución de reflejos. Se recomienda evitar la sobrecarga de líquidos y la aspiración de secreciones. Es un dato frecuente y se presenta de 11 a 24 horas antes de la muerte, por lo que la comunicación con la familia es muy importante.
La urgencia médica es cualquier situación clínica en la cual no existe un plan de tratamiento previamente definido, ni discutido.
Bajo esta perspectiva, es fundamental situar primariamente la aparición del episodio urgente en el contexto de la enfermedad terminal, por lo que se hace preciso conocer el pronóstico aproximado de sobrevida para lograr el buen uso de los recursos terapéuticos, acorde con este estimado de vida.
No abandonar al paciente es una prioridad tanto médica como ética; sin embargo, al establecer las metas de tratamiento es posible ponderar la pertinencia de tratamientos invasivos, el inicio de tratamientos desproporcionados, así como enfatizar en las medidas de comodidad, abordaje psicológico y espiritual.
El manejo para el final de vida puede referirse a la atención que se brinda a las personas con cáncer avanzado que cursan con rápido deterioro físico, semanas o meses antes de que la muerte sea inevitable. El objetivo principal se centra en el alivio de los síntomas y la comodidad del enfermo, por lo que se atienden los aspectos físicos, psicosociales y espirituales.
La comunicación con el paciente y su familia se convierte en una prioridad para establecer las opciones terapéuticas disponibles, el cese de los tratamientos modificadores del cáncer y las intervenciones desproporcionadas. Igualmente, es necesaria la evaluación cuidadosa para establecer las acciones necesarias para brindar el control de los síntomas (Tabla 5).15
| Tabla 5. Uso de medicamentos en las últimas semanas de vida |
|---|
Debe considerarse el riesgo-beneficio de los tratamientos farmacológicos
|
| Adaptado de Crawford, 2021.16 |
Hablar del pronóstico permite al paciente establecer metas, atender asuntos pendientes y preferencias de atención. Sin embargo, frecuentemente el médico es optimista e inexacto.
Datos asociados con mal pronóstico
- Deterioro del estado funcional, Karnofsky<40%
- Presencia de disnea, disfagia a líquidos, xerostomía, anorexia y deterioro cognitivo
- Hallazgos de laboratorio, asociados con la respuesta inflamatoria sistémica (proteína C reactiva elevada, leucocitosis, hipoalbuminemia
En los últimos días de vida, las alteraciones del estado de conciencia, Karnofsky menor a 40, disfagia a líquidos son habituales.
El retiro de tratamientos modificadores de enfermedad debe ser individualizado y se deben considerar las preferencias del paciente y su familia, las metas de tratamiento, el pronóstico del paciente y la evaluación del riesgo-beneficio de los tratamientos.
- Los tratamientos de quimioterapia o inmunoterapia en las últimas semanas de vida incrementan el riesgo de morir en el hospital y los costos
- La dosis única de radioterapia puede ayudar a aliviar el dolor y sangrado; sin embargo, no se recomienda en los últimos días de vida
- No está indicado el inicio de nutrición parenteral y es importante mencionar que la hidratación artificial no mejora ni previene o alivia la sed
La presencia de múltiples síntomas y complicaciones clínicas es cada vez más común conforme avanza la enfermedad. Ello ocasiona gran preocupación en la familia, por lo que con frecuencia solicitan tratamientos que son fútiles16; es decir, tratamientos que tienen muy bajas posibilidades de alcanzar un beneficio significativo (en calidad de vida o supervivencia), o con toxicidad importante.14
Sedación paliativa
Es un recurso extremo indicado ante la presencia de un síntoma refractario. Es una opción terapéutica que debe ser consensada y solicitar la opinión experta de un especialista en cuidados paliativos.
Finalmente, el control de síntomas es la piedra angular en el manejo de pacientes con cáncer en cuidados paliativo por lo que en la Tabla 6 se muestra la lista esencial de medicamentos para manejo de síntomas en cuidados paliativos.
| Tabla 6. Lista esencial de medicamentos para el manejo de síntomas en Cuidados Paliativos32 | ||
|---|---|---|
| Medicamento | Presentación | Indicación en cuidados paliativos |
| Acetato de megestrol | Tabletas 160 mg / solución oral 40 mg / ml | Anorexia, fatiga |
| Diazepam | Tabletas 2.5-10 mg / solución inyectable 5 mg / ml / supositorio rectal 10 mg | Ansiedad |
| Midazolam | Solución inyectable 1-5 mg | Ansiedad, agitación terminal |
| Lorazepam | Tabletas 0.5-2 mg solución inyectable 2-4 mg | Ansiedad, insomnio |
| Citalopram | Tabletas de 20 mg / solución oral 10 mg / 5 ml | Depresión |
| Mirtazapina | Tabletas 15-30 mg | Depresión |
| Amitriptilina | Tabletas 50-150 mg | Depresión, dolor neuropático |
| Loperamida | Tabletas 2 mg | Diarrea |
| Octreótido | Solución inyectable 100 mcg / ml | Diarrea, vómito |
| Carbamazepina | Tabletas de 100-200 mg | Dolor neuropático |
| Gabapentina | Tabletas 300-400 mg | Dolor neuropático |
| Diclofenaco | Tabletas 25-50 mg / solución inyectable 50-75 mg / ml | Dolor leve a moderado |
| Ibuprofeno | Tabletas 200-400 mg | Dolor leve a moderado |
| Paracetamol | Tabletas 100-500 mg | Dolor leve a moderado |
| Butilhioscina | Solución oral 20 mg / 1 ml / tabletas 10 mg - solución inyectable 10 mg / ml | Dolor visceral, vómito, náusea, estertores agónicos |
| Codeína | Tabletas 30 mg | Dolor moderado, tos |
| Morfina | Liberación inmediata: tabletas 10-60 mg, solución oral 10 mg / 5 ml, solución inyectable 10 mg / ml Liberación sostenida: tabletas 10 mg-30 mg | Disnea, dolor (moderado a severo) |
| Metadona (liberación inmediata) | Tabletas 5 mg / solución oral 1 mg / ml | Dolor moderado a severo |
| Fentanilo (parche transdérmico) | 50 mcg / h | Dolor moderado a severo |
| Oxicodona | Tabletas 5 mg | Dolor moderado a severo |
| Bisacodilo | Tabletas 10 mg / supositorios rectales de 10 mg | Estreñimiento |
| Aceite mineral | Estreñimiento | |
| Senósidos A y B | Tabletas 8.06 mg | Estreñimiento |
| Trazodona | Tabletas 25-75 mg | Insomnio |
| Zolpidem | Tabletas 5-10 mg | Insomnio |
| La tabla es propiedad de los autores | ||
El diagnóstico y el tratamiento del cáncer a menudo se asocian con niveles elevados de distrés o malestar psicológico, lo que puede provocar deterioro en la calidad de vida, menor adherencia al tratamiento y, potencialmente, peor pronóstico.
Varias Unidades de Atención Oncológica recomiendan el cribado o tamizaje rutinario del distrés emocional, que debe reconocerse, vigilarse, documentarse y tratarse con prontitud en todas las fases de la enfermedad, pero en particular en cuidados paliativos.
Se ha demostrado que las intervenciones psicológicas y el apoyo social a los pacientes a los que se les ha diagnosticado distrés son efectivas y requieren de que sean psicólogos con formación formal en psicoterapia (ya sea cognitiva-conductual o psicodinámica y bajo un modelo de atención escalonada) quienes la proporcionen de manera oportuna.
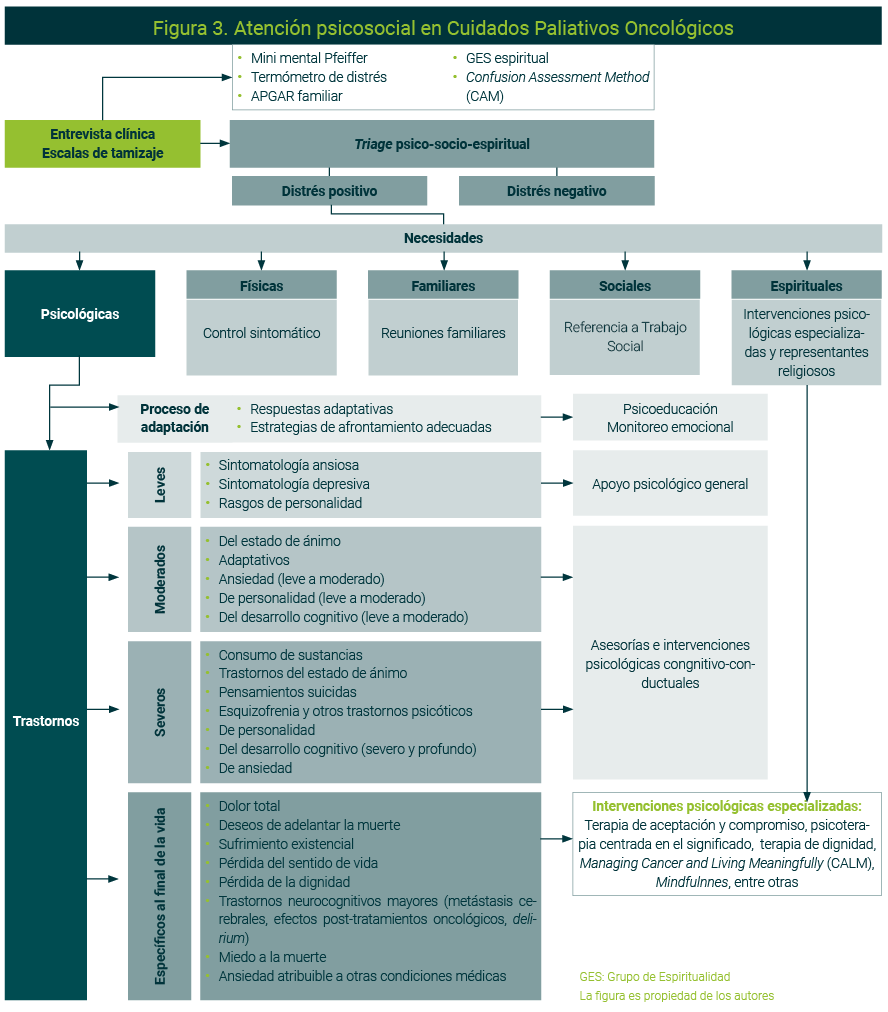
Bajo estas premisas es que proponemos un Flujograma de atención psico-socio-espiritual para la atención de pacientes oncológicos en Cuidados Paliativos (Figura 3). Integra un triage psico-socio-espiritual que consiste en la aplicación de varias escalas (Minimental Pfeiffer, Termómetro de distrés, APGAR Familiar, GES Espiritual y Método de Confusión Mental, [CAM]) para determinar el nivel de distrés y las necesidades fisicas, emocionales, sociales, familiares y espirituales y que el paciente sea referido al especialista correspondiente.
Además referir al área médica para atender las necesidades físicas, se debe brindar atención psicológica como coadyuvante en el control sintomático. Los psicológos formados en cuidados paliativos deben establecer niveles de atención de acuerdo con la psicopatología o alteraciones psicoemocionales especificas en el contexto paliativo. En las necesidades familiares, el abordaje psicológico se realiza en conjunto con Trabajo Social. Para las necesiades espirituales, además de intervenciones específicas, se puede recurrir a un representante religioso y/o espiritual (Figura 3).33-37
Los cuidados paliativos integrativos en Oncología han transformado su abordaje para incluir un modelo integrativo y centrado en la persona. Todos los miembros del grupo oncológico deben extender sus indicaciones para la cobertura de la problemática basada en necesidades físicas, psicológicas, familiares, sociales y espirituales de los pacientes y sus familiares.
La Oncoguía de cuidados paliativos 2023 refleja el avance en nuestro país para desarrollar mejores prácticas clínicas, múltiples, multifactoriales y cambiantes a lo largo de la enfermedad. Los paliativistas, cirujanos oncólogos, radioterapeutas, hemato-oncólogos y oncólogos médicos a cargo saben que referir al paciente lo antes posible es la piedra angular del tratamiento exitoso actual.
| 1. | Bluethmann SM, Mariotto AB, Rowland JH. Anticipating the "Silver Tsunami": Prevalence trajectories and comorbidity burden among older cancer durvivors in the United States. Cancer Epidemiol Biomarkers Prev. 2016;25(7):1029-36. |
| 2. | National Cancer Institute. Cancer Trends Progress Report. Financial Burden of Cancer Care, Updated April 2022. [Retrieved on September 26, 2023]. Available from URL:https://progressreport.cancer.gov/after/economic_burden#field_most_recent_estimates |
| 3. | Barrios CH, Werutsky G, Mohar A, Ferrigno AS, Müller BG, Bychkovsky BL, et al. Cancer control in Latin America and the Caribbean: Recent advances and opportunities to move forward. Lancet Oncol. 2021; 22(11):e474-e487. |
| 4. | Piñeros M, Laversanne M, Barrios E, de Camargo Cancela M, de Vries E, Pardo C, et.al. An updated profile of the cancer burden, patterns and trends in Latin America and Caribbean. Lancet Reg Health Am. 2022 Sep:13. None. doi: 10.1016/j.lana.2022.100294. |
| 5. | Palacio-Mejía LS, Hernández-Ávila JE, Hernández-Ávila M, Dyer-Leal D, Barranco A, Quezada Sánchez AD, et al. Leading causes of excess mortality in Mexico during the COVID-19 pandemic 2020-2021: A death certificates study in a middle-income country. Lancet Reg Health Am. 2022; 13:100303. |
| 6. | Flamand GL, Moreno Jaimes C, Arriaga Carrasco R. Cáncer y desigualdades sociales en México 2020 / 1a ed., Ciudad de México: El Colegio de México, Red de Estudios Sobre Desigualdades: ITESO, Universidad Jesuita de Guadalajara: Fundación de Alba: Respirando con Valor A.C.: Salvati A.C., 2021. |
| 7. | Allende-Pérez S, Herrera A, Meneses A, Mohar A, De La Garza J, Verástegui E. Care for all: Palliative care strategy to provide intensive acute symptom control management for patients with previously undiagnosed terminal cancer. J Palliat Care Med. 2014;4(5). Available from URL: https://www.omicsonline.org/open-access/care-for-all-palliative-care-strategy-to-provide-intensive-acute-symptom-control-management-for-patients-with-previously-undiagnosed-terminal-cancer-2165-7386.1000188.php?aid=31270 |
| 8. | Ferrell BR, Temel JS, Temin S, Alesi ER, Balboni TA, Basch EM, et al. Integration of palliative care into standard oncology care: American Society of Clinical Oncology Clinical Practice Guideline Update. J Clin Oncol. 2017; 35(1):96-112. |
| 9. | LeBlanc TW, El-Jawahri A. When and why should patients with hematologic malignancies see a palliative care specialist? Hematology Am Soc Hematol Educ Program. 2015;2015:471-8. |
| 10. | Connors AF, Dawson NV, Desbiens NA, Fulkerson WJ,Goldman L, Knaus WA. A controlled trial to improve care for seriously ill-hospitalized patients. The study to understand prognoses and preferences for outcomes and risks of treatments (SUPPORT). The Support Principal Investigators. JAMA 1995; 274(29:1591-8. Erratum in JAMA. 1996;275(16):1232. |
| 11. | Malin JL. Bridging the divide: Integrating cancer-directed therapy and palliative care. J Clin Oncol. 2004;22(17):3438-40. |
| 12. | Meyers FJ, Linder J. Simultaneous care: Disease treatment and palliative care throughout illness. J Clin Oncol. 2003; 21(7):1412-5. |
| 13. | Greer JA, Jackson VA, Meier DE, Temel JS. Early integration of palliative care services with standard oncology care for patients with advanced cancer. CA Cancer J Clin. 2013; 63(5):349-363. |
| 14. | Davis MP, Bruera E, Morganstern D. Early integration of palliative and supportive care in the cancer continuum: Challenges and opportunities. Am Soc Clin Oncol Educ Book. 2013;144-150. |
| 15. | Dans M, Kutner JS, Agarwal R, Baker JN, Bauman JR, Beck AC, et al. NCCN Guidelines® Insights: Palliative Care, Version 2.2021. J Natl Compr Canc Netw. 2021;19(7):780-88. |
| 16. | Crawford GB, Dzierzanowski T, Hauser K, Larkin P, Luque-Blanco AI, Murphy I, et al. Care of the adult cancer patient at the end of life: ESMO Clinical Practice Guidelines. ESMO OPEN, 2021: 6: 100225. https://www.esmoopen.com/article/S2059-7029(21)00186-1/fulltext |
| 17. | Carter HE, Lee XJ, Gallois C, Winch S, Callaway L, Willmott L, et al. Factors associated with non-beneficial treatments in end-of-life hospital admissions: A multicenter retrospective cohort study in Australia. BMJ Open. 2019;9(11):e030955 |
| 18. | Diario Oficial de la Federación: 13/09/2022 ACUERDO que modifica el Anexo Único del diverso por el que el Consejo de Salubridad General declara la obligatoriedad de los esquemas de manejo integral de cuidados paliativos, así como los procesos señalados en la Guía del Manejo Integral de Cuidados Paliativos en el Paciente Pediátrico, publicado el 14 de diciembre de 2016. Disponible en URL: http://www.csg.gob.mx/descargas/pdf/normatividad/normatividad/77.ACUERDO.pdf |
| 19. | Martino Alba R. Cuidados paliativos pediátricos: teniendo en cuenta al niño, a las familias y a los profesionales. Evid Pediatr. 2012; 8:1-3. |
| 20. | Tutelman PR, Chambers CT, Stinson JN, Parker JA, Fernandez CV, Witterman HO, et al. Pain in children with cancer: Prevalence, characteristics, and parent management. Clin J Pain. 2018;34(3)198-206 |
| 21. | Tirado-Perez IS, Zarate-Vergara AC. Clasificación de la Association for Children’s Palliative Care (ACT) en una institución pediátrica de referencia en el Caribe colombiano. Rev. Salud Pública. 2018;20(3): 378-383. [Consultado el 26 de septiembre, 2023]. Disponible en URL:. https://www.scielosp.org/pdf/rsap/2018.v20n3/378-383 |
| 22. | WHO Model List of Essential Medicines for Children, 2013. Available from URL: https://apps.who.int/iris/bitstream/handle/10665/93143/EMLc_4_eng.pdf;jsessionid=38A1E7492AB4FF29E9B45CB5C42C1FFC?sequence=1 |
| 23. | Nipp RD, Subbiah IM, Loscalzo M. Convergence of Geriatrics and Palliative Care to deliver personalized supportive care for older adults with cancer. J Clin Oncol. 2021;39(19):2185-2194. |
| 24. | Center to Advance Palliative Care (CAPC) Analgesic Fact Sheet. [Retrieved on September 26, 2023]. Available from URL: https://www.capc.org/documents/download/7/ |
| 25. | Sinha A, Deshwal H, Vashisht R. End of life evaluation and management of pain. 2022 Apr 4. In: Stat Pearls [Internet]. Treasure Island (FL): Stat Pearls Publishing; 2022 Jan-. Available from URL: https://www.ncbi.nlm.nih.gov/books/NBK568753 |
| 26. | Fallon M, Dierberger K, Leng M, Hall PS, Allende S, Sabar R, et al. An international, open-label, randomized trial comparing a two-step approach versus the standard three-step approach of the WHO analgesic ladder in patients with cancer. Ann Oncol. 2022;33(12):1296-1303. |
| 27. | Centers for Disease Control and Prevention. Quality Improvement and Care Coordination. Implementing the CDC Guideline for Prescribing Opioids for Chronic Pain. Available from URL: https://www.cdc.gov/opioids/healthcare-admins/qi-cc.html |
| 28. | Crombeen AM, Lilly EJ. Management of dyspnea in palliative care. Curr Oncol. 2020;27(3):142-45. |
| 29. | Institute of Medicine (US) Committee on Psychosocial Services to Cancer Patients/Families in a Community Setting. Cancer care for the whole patient: Meeting psychosocial health needs. Washington, DC: National Academies Press; 2008. PMID: 20669419. |
| 30. | Quinten C, Coens C, Mauer M, Comte S, Sprangers MAG, Cleeland C, et al. Baseline quality of life as a prognostic indicator of survival: A meta-analysis of individual patient data from EORTC clinical trials. Lancet Oncol. 2009;10(9):865-71. |
| 31. | Hui D, Dev R, Bruera E. Neuroleptics in the management of delirium in patients with advanced cancer. Curr Opin Support Palliat Care. 2016;10(4):316-23. |
| 32. | Lista de medicamentos esenciales en cuidado paliativo de la IAHPC ©. [Consultado el 26 de septiembre, 2023]. Disponible en URL: https://hospicecare.com/uploads/2011/8/iahpc-list-em-sp.pdf |
| 33. | Huang CQ, Dong BR, Lu ZC, Yue JR, Liu QX. Chronic diseases and risk for depression in old age: A meta-analysis of published literature. Ageing Res Rev. 2010;9(2):131-141. |
| 34. | Mitchell AJ, Chan M, Bhatti H, Halton M, Grassi L, Johansen C, et al. Prevalence of depression, anxiety, and adjustment disorder in oncological, haematological, and palliative-care settings: A meta-analysis of 94 interview-based studies. Lancet Oncol. 2011;12(2):160-174. |
| 35. | Rao WW, Yang MJ, Cao BN, You YY, Zhang YY, Liu YY, et al. Psychological distress in cancer patients in a large Chinese cross-sectional study. J Affect Disord. 2019;245:950-56 |
| 36. | 36. NCCN Clinical Practice Guidelines in Oncology Distress Management Version 2.2022 — January 27, 2022 https://www.nccn.org/professionals/physician_gls/pdf/distress.pdf |
| 37. | Singer S, Danker H, Briest S, Dietrich A, Dietz A, Einenkel J, ... & Kersting A. Effect of a structured psycho-oncological screening and treatment model on mental health in cancer patients (STEPPED CARE): study protocol for a cluster randomized controlled trial. Trials. 2014;15:482. |
All Rights Reserved® 2019
Latin American Journal of Clinical Sciences and Medical Technology,Publicación contínua • Editor responsable: Gilberto Castañeda Hernández. • Reserva de Derechos al Uso Exclusivo: 04-2019-062013242000-203; ISSN: 2683-2291; ambos otorgados por el Instituto Nacional del Derecho de Autor. • Responsable de la última actualización de este número, Web Master Hunahpú Velázquez Martínez,
Calle Profesor Miguel Serrano #8, Col. Del Valle, Alcaldía Benito Juárez, CP 03100, Ciudad de México, México. Número telefónico: 55 5405 1396 • Fecha de última modificación, 28 de agosto de 2024.
All Rights Reserved® 2019
Publicación contínua • Editor responsable: Gilberto Castañeda Hernández. • Reserva de Derechos al Uso Exclusivo: 04-2019-062013242000-203; ISSN: 2683-2291; ambos otorgados por el Instituto Nacional del Derecho de Autor. • Responsable de la última actualización de este número, Web Master Hunahpú Velázquez Martínez,
Calle Profesor Miguel Serrano #8, Col. Del Valle, Alcaldía Benito Juárez, CP 03100, Ciudad de México, México. Número telefónico: 55 5405 1396 • Fecha de última modificación, 28 de agosto de 2024.