| ** | Latin American Journal of Clinical Sciences and Medical Technology is an open access magazine. To read all published articles and materials you just need to register Registration is free of charge. Register now If you already have registered please Log In | ** |
aLaboratorio Central, Instituto Nacional de Ciencias Médicas y Nutrición "Salvador Zubirán", Ciudad de México, México; bDepartamento de Análisis Clínicos, Facultad de Ciencias Químicas, Benemérita Universidad Autónoma de Puebla, Puebla, México; cLaboratorio Clínico, Hospital Ángeles Metropolitano, Ciudad de México, México; dCentro Médico Nacional "20 de Noviembre", ISSSTE, Ciudad de México, México; eInstituto Nacional de Pediatría, Ciudad de México, México; fInstituto Nacional de Cancerología, Ciudad de México, México; gCentro Médico ABC Santa Fe, Ciudad de México, México; hUniversidad Autónoma de Chihuahua, Facultad de Ciencias Químicas, Chihuahua, Chihuahua, México; iEpidemiología Hospitalaria, Instituto Nacional de Ciencias Médicas y Nutrición "Salvador Zubirán", Ciudad de México, México; jLaboratorio Estatal de Salud Pública, Isem, Estado de México, México.
Autor para correspondencia: , . Números telefónicos: ; e-mail: arturo.galindof@incmnsz.mx
Lat Am J Clin Sci Med Technol. 2024 Oct;6:309-317.
Recibido: 15 de mayo, 2024
Aceptado: 18 de junio, 2024
Publicado: 23 de octubre, 2024
Vistas: 63344
Descargas: 182
Más del 70% de las decisiones médicas se basa en los resultados de las pruebas diagnósticas del laboratorio clínico. Con el objetivo de establecer y estandarizar los procedimientos y recursos técnicos que permitan obtener muestras de calidad analítica por flebotomía, un grupo multidisciplinario de expertos se reunió y desarrolló la Guía de práctica clínica para la toma de muestra de sangre venosa en pacientes adultos en México. Esta guía incluye recomendaciones acerca de la solicitud del examen, la preparación del área, las condiciones preanalíticas del paciente, suministros requeridos, identificación de la muestra, uso del torniquete, selección y desinfección del sitio de punción, extracción y recolección de la muestra de sangre, entre otros procedimientos. Además, se presentan recomendaciones para la flebotomía en pacientes con acceso venoso difícil.
More than 70% of medical decisions are based on the results of diagnostic tests from the clinical laboratory. To establish and standardize procedures and technical resources that allow for the generalization of optimal samples obtained by phlebotomy, a multidisciplinary group of experts gathered and developed Guía de práctica clínica para la toma de muestra de sangre venosa en pacientes adultos en México (Clinical Practice Guide for Venous Blood Sampling in Adult Patients in Mexico). This guide includes recommendations on requesting the exam, preparing the area, the patient's preanalytical conditions, required supplies, sample identification, use of the tourniquet, selection and disinfection of the puncture site, extraction and collection of the blood sample, recommendations for phlebotomy in patients with difficult venous access, among other procedures.
La venopunción se práctica como parte de la atención a los pacientes desde una perspectiva diagnóstica desde hace no más dos siglos.1
Diversos factores propios del paciente y la falta de procesos estandarizados generan diferencias sustanciales en la flebotomía en los diferentes niveles de salud.
Se ha descrito que más del 70% de las decisiones médicas se basa en los resultados de las pruebas diagnósticas del laboratorio clínico1; por lo que se debe observar un estricto control de calidad para evitar errores en la atención de los pacientes.
El abordaje de un paciente, análisis de sus muestras y entrega de resultados se realizan en tres etapas: preanalítica, analítica y postanalítica.2 Es fundamental que en las etapas en las que participa el flebotomista muestre una actitud humanística y profesional.
Dentro de la fase preanalítica se describen los procedimientos y la metodología durante la recolección de la muestra de sangre venosa para que sirva como una herramienta que asegure, permita el control y la disminución de riesgos presentados en el proceso del laboratorio clínico, lo que puede afectar la calidad, confiabilidad y oportunidad del resultado. Esta fase incluye el desarrollo de un vínculo entre el flebotomista y el paciente. Asimismo, se caracteriza por la solicitud correcta de los estudios (por parte del médico), la recepción del paciente y las instrucciones para la toma de muestra, el proceso de flebotomía, almacenamiento y transporte correcto de muestras.
El conjunto de procedimientos de esta guía es la base para la recolección de una muestra óptima que permita el análisis de ésta (fase analítica) y la entrega de resultados confiables con alcance clínico (fase postanalítica).
Durante la flebotomía es importante considerar factores no modificables propios de la fisiología y anatomía de los pacientes.
- edad,
- peso,
- sexo y
- condiciones patológicas (enfermedades crónico-degenerativas, neoplasias y/o tratamientos que provocan cambios anatómicos en los pacientes).
Los problemas de la etapa preanalítica pueden afectar seriamente la exactitud, precisión y tiempo de entrega de los resultados de las pruebas.
La recolección adecuada comienza con una preparación estandarizada del paciente. El laboratorio es el responsable directo de seleccionar y utilizar de manera adecuada el tipo de dispositivo y contenedores y evitar la exposición de la muestra a condiciones ambientales adversas, tanto durante la recolección como en la transportación.3
Durante la fase preanalítica se ha reportado el mayor número de errores que afecta el resultado del proceso. A continuación, se enlistan los más frecuentes4:
- Identificación errónea del paciente.
- Solicitud inadecuada de los estudios.
- Etiquetado incorrecto del contenedor de recolección de la muestra.
- Elección incorrecta de los contenedores y/o insumos.
- Volumen no óptimo.
- Recolección, acondicionamiento, transporte y conservación de la muestra no adecuados.
- Calidad de la muestra (hemólisis, coágulos, fibrina, etc.).
El profesional de la salud o área afín deberá contar con el conocimiento y habilidades para llevar a cabo la flebotomía, así como con el aval académico que lo respalde y recibir capacitación continua.5
Objetivo
El objetivo de esta guía es establecer y estandarizar los procedimientos y recursos técnicos en los diferentes niveles de atención médica dentro del sistema de salud para obtener muestras de sangre venosa con calidad analítica, incluidas las de los pacientes con accesos venosos difíciles (AVD).
Alcance
Esta guía está dirigida a todo el personal de salud involucrado en la toma de muestra de sangre venosa, recolección, acondicionamiento, conservación y transporte de las muestras en pacientes hospitalizados y ambulatorios de cualquier institución pública o privada.
Justificación
Alrededor del mundo existen grandes variantes entre las técnicas de toma, conservación y transporte de las muestras de sangre porque las guías publicadas actualmente se encuentran escritas en idiomas distintos al español y no son de libre acceso. Por lo tanto, es necesario un consenso y la publicación de una guía de práctica clínica que contribuya a implementar la estandarización de procedimientos.
Metodología
Un grupo multidisciplinario y representativo de profesionales de las áreas de medicina de laboratorio de patología clínica, enfermería, investigación en salud, microbiología, epidemiología y calidad de atención médica, entre otros, fue organizado en equipos de trabajo para el desarrollo de la presente guía de práctica clínica.
Se realizaron búsquedas bibliográficas sistemáticas para cada tema, las cuales fueron revisadas por los especialistas con el fin de detectar y resolver los temas de controversia y presentar una conclusión.
Precauciones estándar
Las precauciones estándar descritas en la guía de práctica clínica de bioseguridad publicadas previamente (2022) contribuyen a la disminución de riesgos de transmisión de agentes infecciosos.3
Solicitud de estudio
Recomendación (R). Se debe contar con los datos correctos del paciente (identificación correcta del paciente): nombre, fecha de nacimiento.
R. Se debe verificar la solicitud del estudio requisitada por el médico.
R. En caso de que la solicitud no sea clara, se recomienda localizar al médico para definirlo.
R. Evitar el uso de abreviaturas en las solicitudes para prevenir confusiones.
Preparación del área
R. Los flebotomistas deben realizar la punción venosa en un ambiente limpio, bien iluminado, tranquilo y privado.6
R. El área debe tener instalaciones para permitir al flebotomista lavar sus manos de acuerdo con las recomendaciones de los cinco momentos de la higiene de manos de la Organización Mundial de la Salud (OMS). El uso de guantes es obligatorio con cada paciente. Cuando no se cuenta con un lavabo se debe utilizar alcohol gel para realizar higiene de manos.3
R. El cubículo de toma de muestras debe contar con:
- Área de higiene de manos
- Contenedor con bolsa para basura (papel y todo lo que no contenga restos de sangre)
- Contenedor con bolsa roja para desechos que contengan sangre (bolsa roja RPBI [residuos peligrosos biológico-infecciosos]
- Contenedor para desechos punzocortantes RPBI
- Silla con bracera para los pacientes
- Cajonera que contenga todo el material para la flebotomía (agujas, equipo alado, tubo etc.)
R. Dentro del área se recomienda contar con una silla para el flebotomista.6
R. Se recomienda que la silla para el paciente sea con una superficie lisa. Los brazos de las sillas deben limpiarse con desinfectante entre pacientes y cuando esté visiblemente sucio.6
Identificación del paciente
Corrobore que la solicitud corresponde al paciente correcto, de acuerdo con la AESP 1 (acción esencial para la seguridad del paciente).3
En primera instancia se debe hacer énfasis en la responsabilidad de todo el personal de salud en realizar una identificación adecuada del paciente.
Se debe hacer partícipes a los pacientes en todas las fases del proceso. Asimismo, se les debe informar acerca de la relevancia de su correcta identificación.
R. El paciente debe identificarse con su nombre completo (nombre(s), apellido paterno y materno), fecha de nacimiento, sexo biológico y folio o registro interno de la institución de atención, el cual debe ser único para cada paciente y/o contar con un documento de identidad oficial.
Nota. El error de identificación del paciente es menor cuando se emplean por lo menos dos identificadores (se recomienda: nombre completo y la fecha de nacimiento).6
R. Para la identificación positiva del paciente se deben realizar las siguientes preguntas: ¿Me puede decir su nombre completo? y/o ¿cuál es su fecha de nacimiento? (importante verificar en la solicitud).
Nota. Se recomienda realizar la verificación mostrando el etiquetado de los contenedores para la recolección.
R. Si los datos de nombre y fecha de nacimiento no concuerdan con el etiquetado en los contenedores de recolección, se debe reiniciar el proceso.
R. En pacientes hospitalizados, la identificación y verificación de datos se debe realizar con el brazalete; si el paciente está consciente, se deben hacer las preguntas de identificación descritas en la recomendación anterior.
R. Si el paciente está inconsciente, se debe realizar la verificación con las mismas preguntas al tutor legal o al personal de salud responsable del paciente.
R. Al paciente no identificado de emergencia se le deberá dar una asignación temporal, pero clara, hasta que se realice una identificación precisa.
En casos particulares, para evitar confusiones con respecto a los pacientes homónimos, se procederá a verificar su identidad, usando una identificación oficial y la técnica de redundancia y/o verificación cruzada de datos.
Nota. La técnica de redundancia es un método que consiste en intensificar, subrayar y repetir, así como recopilar información contundente para la identificación correcta de los pacientes
Condiciones preanalíticas del paciente
R. Se recomienda que el paciente ambulatorio acuda a la toma de muestras con un ayuno máximo de 12 horas después de su última comida. Pacientes en situaciones críticas quedarán a consideración de la prueba a realizarse.
R. Evitar el consumo de agua, alcohol y cigarro, previo a la toma de muestras.
R. En algunos casos, el ejercicio extremo o de alto rendimiento puede afectar los resultados, por lo que se recomienda no realizarlo 24 horas antes de la toma de muestra.
R. Se recomienda no consumir fármacos, a menos de que sea indispensable para el paciente.
R. Cuando se trate de la determinación de niveles de fármacos, el flebotomista deberá recolectar la siguiente información: tipo de fármaco, fecha, hora de la última dosis, así como dosis administrada.
R. Para pruebas en las que se conoce el comportamiento asociado al ciclo circadiano, se recomienda realizar la flebotomía en el horario que el médico solicitante lo indique.
Recepción del paciente por el flebotomista
R. El flebotomista deberá validar la identidad del paciente (nombre completo y fecha de nacimiento).
R. El flebotomista deberá presentarse con el paciente al iniciar la flebotomía y explicarle de manera clara y efectiva el procedimiento de toma de muestras.
R. El flebotomista deberá preguntar si el paciente tiene antecedentes de hipersensibilidad al látex y/o al antiséptico a utilizar.
R. Se deberá solicitar al paciente y/o tutor legal su consentimiento y aclarar las dudas acerca del procedimiento a realizar.
R. En el caso de que el paciente y/o tutor legal NO dé su consentimiento, el procedimiento no se debe realizar.
De acuerdo con las recomendaciones conjuntas EFLM-COLABIOCLI ([European Federationof Clinical Chemistry and Laboratory Medicine] Federación Europea de Química Clínica y Medicina de Laboratorio-Confederación Latinoamericana de Bioquímica Clínica)7 para la extracción de muestras de sangre venosa se debe asegurar:
- Privacidad del paciente
- Flujo de trabajo continuo
- Materiales necesarios accesibles en todo momento
- Material no caduco
Uso del equipo de protección personal
R. Se deberá cumplir con el equipo de protección personal de acuerdo con la normativa.3
Suministros requeridos
R. El equipo y material de extracción deben estar disponibles en cantidades suficientes y apropiadas.
Insumos
- Tubos para extracción de sangre, estériles, de un solo uso y al vacío
- Agujas con dispositivos de seguridad para la toma múltiple de sangre venosa, de diferentes calibres
- Equipos alados de diferentes calibres
- Soporte (preferiblemente de un solo uso)
- Torniquete (preferiblemente de un solo uso)
- Antisépticos (alcohol isopropílico al 70% o gluconato de clorhexidina)
- Vendas autoadheribles
- Gasas y/o torundas secas para colocarse en el sitio de punción
- Contenedor para objetos punzantes
- Agitador de muestras
- Bolsas de transporte a prueba de fugas
- Gradilla y/o contenedor rígido para conservar y transportar las muestras
Identificación de la muestra
R. Cualquier muestra potencialmente mal etiquetada o mal identificada debe ser retenida y no ser analizada.7
Nota. La opción de etiquetar o identificar los tubos antes o después de la extracción debe basarse en el análisis prospectivo del riesgo del proceso en cada institución.
Aplicación del torniquete
R. El torniquete debe aplicarse preferentemente sólo cuando las venas no sean visibles o no puedan identificarse.
R. La aplicación del torniquete no debe durar más de un minuto; debe llevarse a cabo un palmo por encima del lugar de punción deseado. El pulso aún debe poder percibirse.6
R. El torniquete debe quitarse una vez que fluya la sangre al interior del tubo de extracción.
R. Se recomienda utilizar un torniquete por paciente. La evidencia demuestra que los torniquetes reutilizables pueden colonizarse con microorganismos multirresistentes y, por lo tanto, pueden servir como reservorio y fuente de transmisión de diversos patógenos.7
Notas
- Cuando el torniquete se usa de manera inapropiada o por más tiempo del recomendado, se ha demostrado que causa hemólisis, genera hemoconcentración que puede alterar los valores de algunos analitos como calcio, potasio, proteína total, entre otros.
- Se debe advertir al paciente que no apriete el puño ni abra y cierre la mano, ya que pueden causar pseudohiperpotasemia y alteraciones de algunas otras magnitudes, pruebas bioquímicas y hematológicas.7
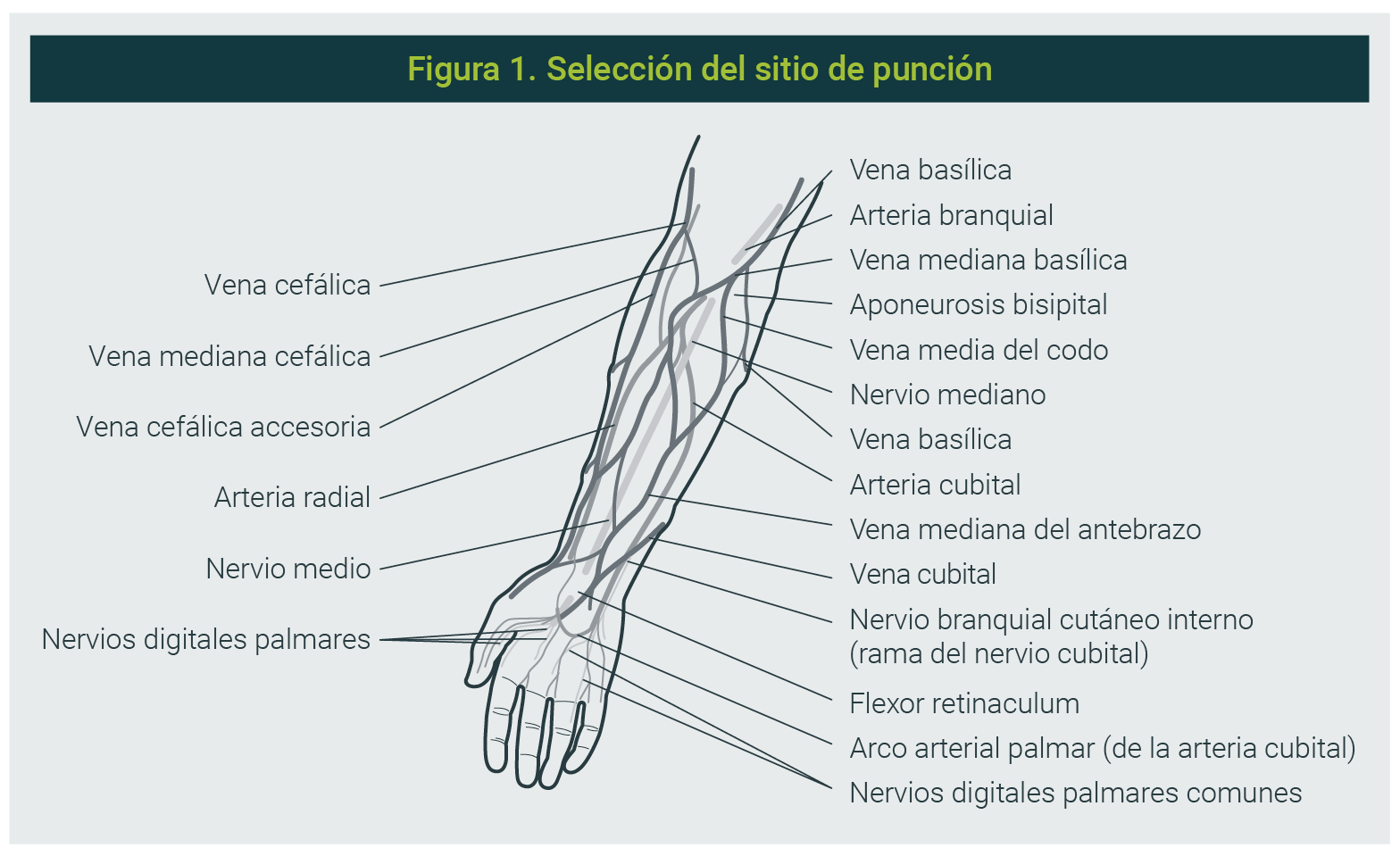
Selección del sitio de punción
R. Se debe priorizar la selección de la vena antecubital (Figura 1) de la siguiente manera:
- Vena cubital media (centro)
- Vena cefálica (externa)
- Vena basílica (interior)
Desinfección del sitio de punción
R. Aplicar la solución antiséptica de alcohol isopropílico al 70% o gluconato de clorhexidina al 2% alcohólica en la zona elegida para el sitio de punción realizando círculos de adentro hacia afuera; deje secar. Si se requiere palpar después de la limpieza, debe limpiarse nuevamente.
Extracción y recolección de sangre
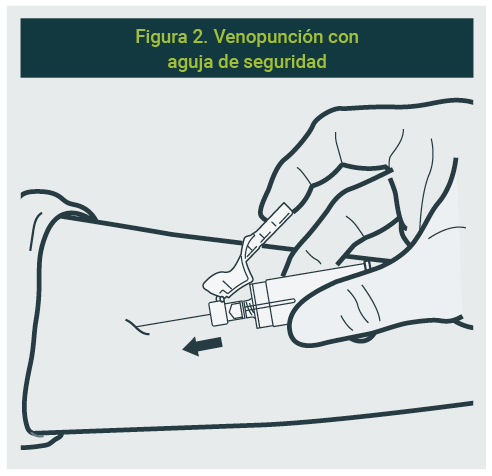
R. Con el bisel hacia arriba, perfore la vena en un ángulo aproximado y no mayor a 30° (Figura 2).
R. Recolecte las muestras de sangre en los tubos con los aditivos correspondientes para los estudios solicitados, siguiendo el orden recomendado por el fabricante.6
R. Permita que se llene el tubo hasta que se agote el vacío para garantizar la correcta relación entre el aditivo y la muestra de sangre, y evitar alterar la calidad analítica de la misma.
R. Se recomienda invertir con suavidad los tubos inmediatamente después de la recolección de acuerdo con las indicaciones del fabricante.
R. No se deben quitar los tapones para llenar tubos o transferir sangre de un tubo a otro.
Nota. Sitios que no se deben puncionar: fístula o injerto vascular, arterias, venas de la superficie palmar, muñeca (parte inferior), extremidades del lado de la mastectomía, extremidades inferiores, cicatrices, por encima o debajo de infusión de líquidos intravenosos, sitios edematizados.
Retirada del dispositivo de punción
R. Extraiga la aguja de la vena y asegúrese de que el mecanismo de seguridad esté activado.
Desecho del dispositivo de punción
R. Deseche la aguja en un contenedor rígido para RPBI indicado según la normativa de su país.
Nota. Nunca debe re-encapuchar la aguja.
Seguimiento posterior a la flebotomía
R. Se recomienda indicar al paciente que aplique una presión suave y no flexione el brazo como sustituto de la presión; esta técnica NO es adecuada para prevenir la formación de hematomas. De preferencia, coloque una gasa o torunda seca junto con una venda autoadherible para evitar sangrado.
R. Se debe asegurar que el paciente ha dejado de sangrar y que está en condiciones de retirarse del lugar de punción.
Doble verificación del procedimiento de flebotomía
R. Se recomienda que el paciente o tutor legal verifique que sus datos (como nombre y fecha de nacimiento) se encuentran en las etiquetas de los tubos.
Recomendaciones finales de flebotomía
R. Recomiende al paciente no realizar ningún esfuerzo con el brazo de la punción durante al menos cinco minutos.
R. Si no existe ninguna contraindicación, se debe recomendar al paciente tomar alimentos y/o sus medicamentos.
Retiro de equipo de protección personal
R. Retire el equipo de protección personal de acuerdo con el protocolo de su institución y realice higiene de manos.
Los AVD son accesos vasculares que no se ven con los métodos convencionales, no se logran realizar después de que el flebotomista hizo dos intentos, o se requiere más de 30 minutos en realizar la extracción sanguínea. Se calcula que aproximadamente hasta 32.8% de los pacientes quirúrgicos adultos puede experimentar AVD, lo que se traduce en múltiples intentos de punción venosa y complicaciones asociadas.8
Entonces, el reto de enfrentarse a un AVD es frecuente, ya que se deriva de diversos factores intrínsecos y extrínsecos del paciente, tales como6,9:
- Edad, principalmente en pacientes prematuros, pediátricos y geriátricos.
- Pacientes anatómicamente comprometidos, con afectación parcial o total de algún miembro.
- Enfermedades dermatológicas graves como quemaduras, psoriasis, epidermólisis ampollosa, bullosa, edema, hematomas, fibrosis, por mencionar los más importantes.
- Pacientes con sobrepeso y obesidad.
- Tratamientos oncológicos que dañen los trayectos venosos como quimioterapia, radioterapia u otros fármacos que causen irritación, induración o fibrosis venosa.
- Pacientes hospitalizados con procesos de deshidratación, sepsis, hipotensión, multipuncionados.
- Pacientes con problemas cognitivos, combativos o con fobia a las agujas.
El manejo de los AVD depende de la competencia técnica del flebotomista, la cual se basa en el desarrollo de habilidades y conocimientos de las técnicas aplicables; recursos, dispositivos y confianza en la extracción sanguínea.10
El EA-DIVA Score (Enhanced Adult DIVA Score)es útil para pacientes adultos (ver tabla 1) y consiste en evaluar características de riesgo.
| Tabla 1. Cálculo del EA - DIVA Score | ||
|---|---|---|
| Variable | Opciones | Puntos |
| Antecedentes de canalización/punción | Ausente Presente | 0 3 |
| Uso previo de agentes terapéuticos o drogas de abuso IV, multipunción | Ausente Presente | 0 2 |
| Alteración de la coagulación o uso de anticoagulantes | Ausente Presente | 0 1 |
| Neuropatía periférica y/o vascular | Ausente Presente | 0 1 |
| Piel gruesa, oscura o frágil | Ausente Presente | 0 1 |
| Sobrepeso (IMC>25) | Ausente Presente | 0 1 |
| Accesos venosos disponibles | Bilateral Unilateral | 0 1 |
| IV: intravenoso; IMC: índice de masa corporal. Modificada de Civetta G, 2019.11 | ||
Se considera que los pacientes con difícil acceso venoso periférico tienen puntaje de EA-DIVA Score >8. Por lo tanto, la recomendación es utilizar una vía central o técnicas de apoyo como ultrasonografía o transiluminación con LED, que incrementan la tasa de éxito en el acceso venoso.
El uso de otras herramientas menos sofisticadas, pero que facilitan la toma difícil, disminuye la ansiedad y dolor del paciente, son las técnicas de distracción, aplicación tópica de anestésicos y sedación.11-13
R. Se recomienda el empleo de visualizadores venosos AVD como infrarrojo, ultrasonografía o transiluminación con LED, lo cual incrementa la tasa de éxito en el acceso venoso.
En caso de no contar con visualizadores, utilizar compresas calientes o dispositivo térmico (temperatura máxima de 42° de 3 a 5 minutos) o bien, la valoración de uso de otros sitios anatómicos o colocación de catéter central, que deben ser realizados por personal médico.6
Técnica con equipo alado para AVD
Las venopunciones deben realizarse con un dispositivo que ayude a reducir el estrés ejercido sobre una vena frágil o de estrecho calibre para prevenir un colapso vascular mediante el uso de un equipo alado.6
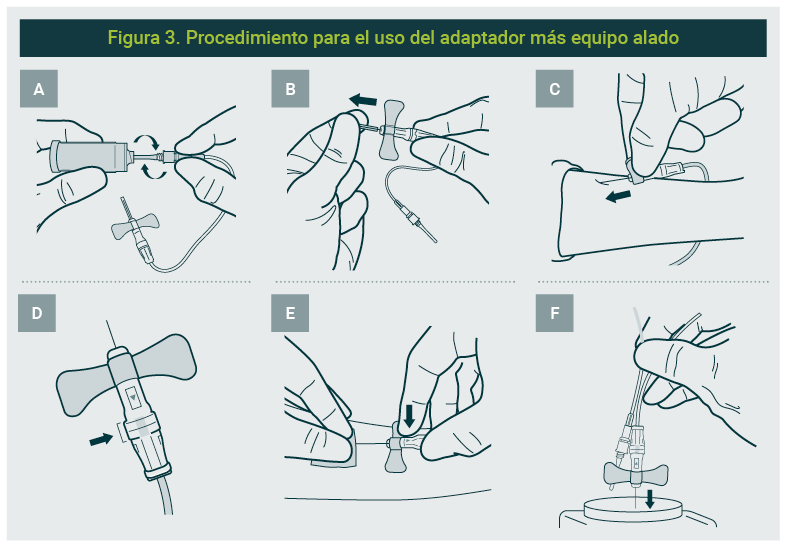
Extracción de sangre con adaptador + equipo alado (ver figura 3)
- Compruebe que el adaptador lúer hembra (A) y el adaptador lúer macho (B) están firmemente sujetos y que el adaptador B está sujeto al portatubos.
- Retire la funda de la aguja.
- Realice la venopunción sujetando las alas.
- Conecte los tubos en el orden correspondiente recomendado por el fabricante, permita que se agote el vacío de los tubos, cuando se detenga el flujo de sangre, desconecte el tubo y conecte el siguiente.
- Retire los equipos de extracción de sangre. Aplique presión en el punto con los dedos como se indica.
- Deseche todos los materiales usados en un contenedor adecuado de acuerdo con la normatividad vigente y lávese las manos.
- Recomendaciones:
- En caso de requerir un tubo con citrato de sodio, utilizar previamente un tubo de descarte (tubo sin aditivo o tubo con citrato) para eliminar el aire que se encuentra dentro del tubo flexible del equipo alado.
- Utilizar dispositivos con mecanismos de seguridad para reducir el riesgo de sufrir punciones accidentales, para su uso correcto seguir las recomendaciones del fabricante.
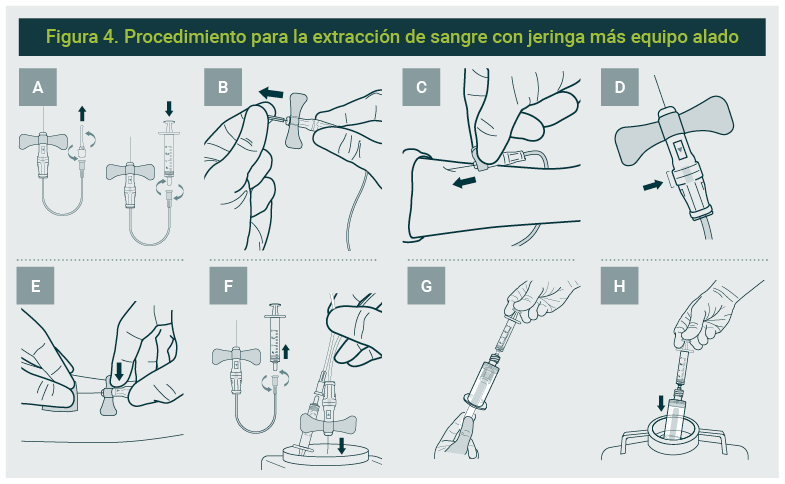
Extracción de sangre con jeringa + equipo alado (ver figura 4)
- Retire el tapón lúer del adaptador y acople la jeringa.
- Siga los pasos de toma de sangre venosa b-h.
- Recomendaciones:
- Debe utilizar un adaptador de transferencia para el trasvase de la muestra y activar el dispositivo de seguridad de equipo alado; luego deseche inmediatamente en el contenedor de punzocortantes
- Al insertar el primer tubo y presionar el tapón contra la aguja, permita que se llene, sin aplicar presión al émbolo, hasta que agote el vacío para garantizar la relación aditivo y la muestra de sangre, para evitar alterar la calidad analítica de la misma.
Existen herramientas sencillas como la puntuación DIVA y EA-DIVA para identificar pacientes con AVD, cuya finalidad es facilitar la toma de decisiones acerca de la atención de este tipo de pacientes.
La toma de muestra de sangre venosa es una actividad fundamental y de gran relevancia para el análisis preciso de las muestras. Se ha convertido en un aliado en la calidad y seguridad para nuestros pacientes y contribuye a la emisión de los mejores resultados posibles para la atención médica correcta y oportuna. La implementación adecuada de una guía de práctica clínica en la toma de muestras de sangre venosa contribuye a mejorar los procesos preanalíticos y la atención al paciente, además de promover la seguridad del personal de laboratorio. La ejecución de estas estrategias aporta precisión, confiabilidad y cumplimiento en la entrega oportuna de resultados. Igualmente, asegura la continuidad de la atención médica por tener gran influencia en la toma de decisiones clínicas y en el abordaje y tratamiento del paciente y calidad de vida.
Agradecemos al doctor Alfredo Salmón Demongin por proporcionar apoyo editorial.
Los autores no manifiestan conflicto de intereses.
| 1. | World Health Organization. WHO guidelines on drawing blood: Best practices in phlebotomy. Geneva: World Health Organization; 2010. [Retrieved on June 18th, 2024]. Available from URL: https://www.who.int/publications/i/item/9789241599221 |
| 2. | Contreras Perea JC, Galindo Fraga A, Huertas Jiménez MA, Muñoz Pedraza A, Terán Soto JM. Guía de práctica clínica para toma de muestra de gases en sangre en México. Lat Am J Clin Sci Med Technol. 2022 July; 4: 121-133. |
| 3. | Huertas Jiménez MA, Galindo Fraga A. Guía de práctica clínica para la bioseguridad en toma de muestras en México. Lat Am J Clin Sci Med Technol. 2022 March; 4: 39-48. |
| 4. | Clinical and Laboratory Standards Institute document GP44-A4—Procedures for the handling and processing of blood specimens for common laboratory tests; approved guideline—Fourth edition. May 2010. [Retrieved on June 18th, 2024]. Available from URL: https://clsi.org/media/1369/gp44a4_sample.pdf |
| 5. | International Organization for Standardization. ISO 15189: Medical laboratories — Requirements for quality and competence. 4th ed. Geneva: International Organization for Standardization; 2012. [Retrieved on June 18th, 2024]. Available from URL: https://www.iacld.com/UpFiles/Documents/2e096ce5-485b-4f22-b7be-e557fb7d06f8.pdf |
| 6. | Clinical and Laboratory Standards Institute CLSI. Collection of diagnostic venous blood specimens. Seven edition. CLSI document GP 41 19087 USA, 2017.[Retrieved on June 18th, 2024]. Available from URL: https://clsi.org/media/1372/gp41ed7_sample.pdf |
| 7. | Simundic AM, Bölenius K, Cadamuro J, Church S, Cornes MP, van Dongen-Lases EC, et al. Joint EFLM-COLABIOCLI recommendation for venous blood sampling. Clin Chem Lab Med. 2018;56(12):2015-2038. |
| 8. | Dat M, Jc TM, Ac N, Reis RK, Mh B, Sem T. Prevalence of and factors associated with difficult peripheral venipuncture in adult surgical patients. J Vasc Access. 2021;22(3):404-410. |
| 9. | Davis EM, Feinsmith S, Amick AE, Sell J, McDonald V, Trinquero P, et al. Difficult intravenous access in the emergency department: Performance and impact of ultrasound-guided IV insertion performed by nurses. Am J Emerg Med. 2021;46:539-544. |
| 10. | Shokoohi H, Loesche MA, Duggan NM, Liteplo AS, Huang C, Al Saud AA, et al. Difficult intravenous access as an independent predictor of delayed care and prolonged length of stay in the emergency department. J Am Coll Emerg Physicians Open. 2020;1(6):1660-1668. |
| 11. | Civetta G, Cortesi S, Mancardi M, De Pirro A, Vischio M, Mazzocchi M, et al. EA-DIVA score (enhanced adult DIVA score): A new scale to predict difficult preoperative venous cannulation in adult surgical patients. J Vasc Access. 2019;20(3):281-289. |
| 12. | Girotto C, Arpone M, Frigo AC, Micheletto M, Mazza A, Da Dalt L, et al. External validation of the DIVA and DIVA3 clinical predictive rules to identify difficult intravenous access in paediatric patients. Emerg Med J. 2020;37(12):762-767. |
| 13. | Munshey F, Parra DA, McDonnell C, Matava C. Ultrasound-guided techniques for peripheral in ravenous placement in children with difficult venous access. Paediatr Anaesth. 2020;30(2):108-15. |
All Rights Reserved® 2019
Latin American Journal of Clinical Sciences and Medical Technology,Publicación contínua • Editor responsable: Gilberto Castañeda Hernández. • Reserva de Derechos al Uso Exclusivo: 04-2019-062013242000-203; ISSN: 2683-2291; ambos otorgados por el Instituto Nacional del Derecho de Autor. • Responsable de la última actualización de este número, Web Master Hunahpú Velázquez Martínez,
Calle Profesor Miguel Serrano #8, Col. Del Valle, Alcaldía Benito Juárez, CP 03100, Ciudad de México, México. Número telefónico: 55 5405 1396 • Fecha de última modificación, 28 de agosto de 2024.
All Rights Reserved® 2019
Publicación contínua • Editor responsable: Gilberto Castañeda Hernández. • Reserva de Derechos al Uso Exclusivo: 04-2019-062013242000-203; ISSN: 2683-2291; ambos otorgados por el Instituto Nacional del Derecho de Autor. • Responsable de la última actualización de este número, Web Master Hunahpú Velázquez Martínez,
Calle Profesor Miguel Serrano #8, Col. Del Valle, Alcaldía Benito Juárez, CP 03100, Ciudad de México, México. Número telefónico: 55 5405 1396 • Fecha de última modificación, 28 de agosto de 2024.